
Síndrome WPW (Wolff-Parkinson-White)
El síndrome de Wolff-Parkinson-White (WPW) es una alteración cardíaca en la que una conexión eléctrica adicional entre las aurículas y los ventrículos puede provocar taquicardias súbitas y rápidas. Esta vía accesoria puede estar presente desde el nacimiento y, aunque muchas personas no presentan síntomas, en algunos casos puede desencadenar episodios de palpitaciones intensas o, en raras ocasiones, eventos más graves. Aquí te explicamos cómo se diagnostica y cuál es el tratamiento más eficaz para eliminarla.
DIAGNOSTICO
El síndrome de Wolff-Parkinson-White (WPW) viene definido por la coexistencia en el paciente de un ECG anómalo (preexcitación ventricular) y de crisis de taquicardias paroxísticas (de inicio y final súbito). Ambas circunstancias se relacionan con una conexión eléctrica adicional entre aurículas y ventrículos, lo que se denomina como “vía accesoria”.
El diagnóstico se basa en identificación en el ECG basal de un inicio precoz de la onda que refleja la activación del ventrículo en dicho registro, la llamada preexcitación ventricular. Aunque se trata de una anomalía congénita, en algunos casos su existencia puede pasar inadvertida o evidenciarse sólo de forma intermitente.
Estás vías accesorias están constituidas por haces de fibras miocárdicas milimétricas que proporcionan continuidad eléctrica anómala entre aurícula y ventrículo, pues en condiciones normales, la única conexión eléctrica que debe existir entre estas estructuras es la que se realiza a través del sistema específico de conducción -centro de la figura inferior. Pueden localizarse en cualquier punto del anillo valvular izquierdo o derecho que separa anatómicamente las cámaras superiores (aurículas) de las inferiores (ventrículos).
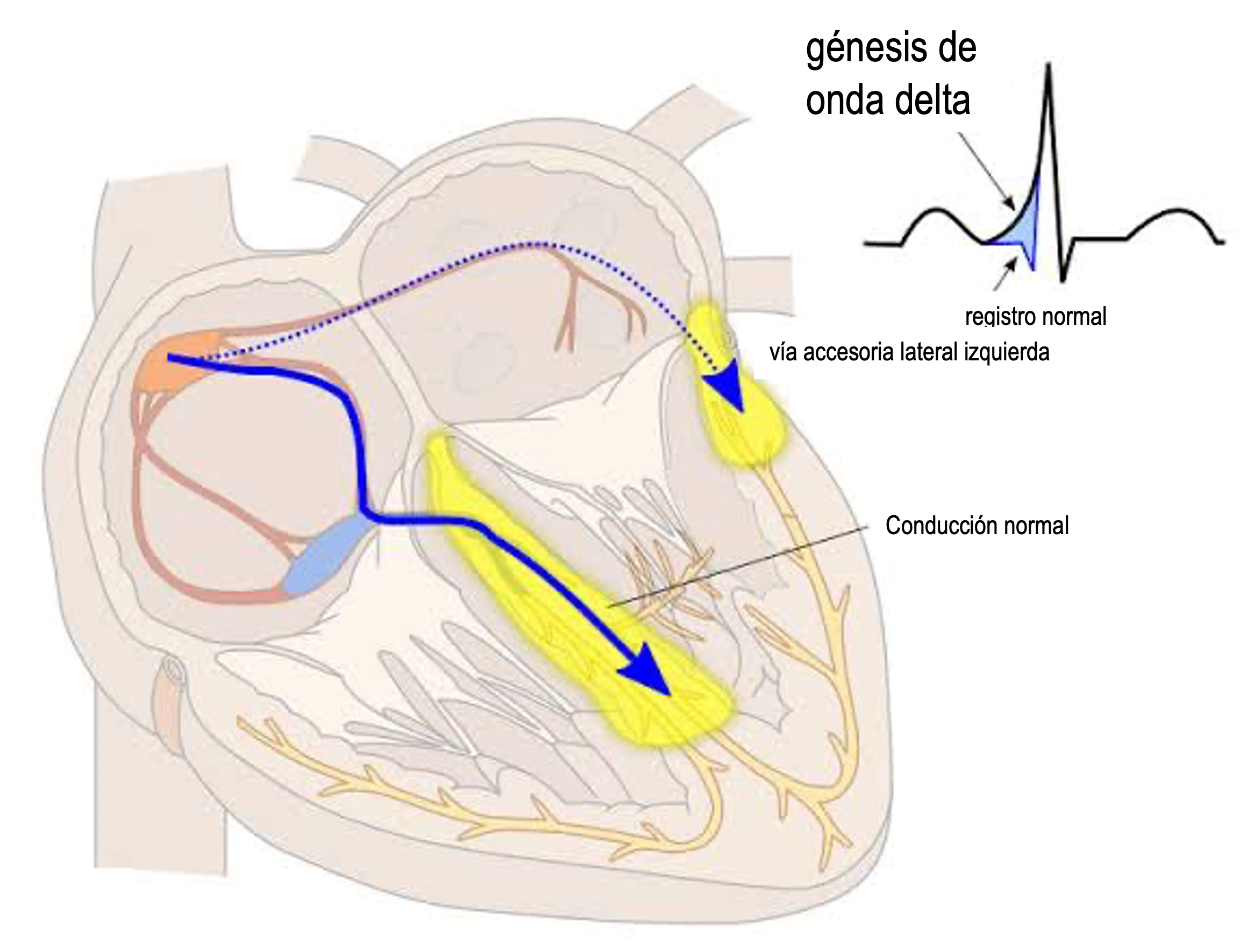
Algunas vías accesorias no se evidencian en el ECG, motivo por el que se les denomina ocultas. Sin embargo, poseen plena capacidad para su participación en taquicardias. Raras veces, un paciente puede presentar varias vías accesorias, cada una con propiedades diferentes.Típicamente, los pacientes con síndrome de WPW tienen un corazón estructuralmente normal, aunque raramente el síndrome puede asociarse con algún tipo de cardiopatía congénita.
La presentación clínica y la historia natural del paciente con una vía accesoria es muy variable. Aunque se trata de una alteración presente desde el nacimiento, muchos pacientes permanecen asintomáticos y sólo la eventual realización de un ECG detectará el síndrome. Otros vienen sufriendo crisis de taquicardias con periodicidad variable desde sus primeros años. Para la mayoría, el debut clínico se produce a lo largo de la segunda y tercera décadas de la vida, tanto en los sujetos con vías manifiestas como en aquellos con vías ocultas. Habitualmente el paciente refiere episodios de minutos u horas de duración de palpitaciones de cadencia rítmica (pulso 160-250 lpm).
Incidencia del síndrome
La incidencia real del síndrome WPW es desconocida, habiéndose estimado que 1-3 / 1000 ECG muestran preexcitación ventricular (síndrome WPW). Entre los familiares de primer grado de pacientes con el síndrome la incidencia de vías accesorias (manifiestas u ocultas) está aumentada, llegando a ser del 3%. Además de provocar crisis de taquicardias, el síndrome de WPW puede relacionarse de forma excepcional con una muerte súbita, habiéndose estimado una incidencia de muerte súbita de 0,15% anual entre los pacientes con preexcitación en el ECG, pudiendo ser en raros casos la primera manifestación clínica del síndrome.
Tratamiento
El tratamiento del síndrome de WPW es la ablación con catéter. El riesgo de arritmias graves en estos pacientes depende de la conductividad de la vía (capacidad de conducir impulsos eléctricos desde la aurícula a muy alta frecuencia) y ello no se correlaciona con la clínica del paciente. A lo largo de los últimos años se ha venido recomendando la ablación incluso en individuos asintomáticos, ya que no puede descartarse la posibilidad de una arritmia maligna incluso en quienes presentan escasa o nula sintomatología. No obstante, en el sujeto asintomático, tal decisión debe individualizarse teniendo en cuenta tanto las características de la vía accesoria como los riesgos específicos de la técnica dependientes de la localización de la vía accesoria y sus particularidades.
ABLACION EN SINDROME WPW
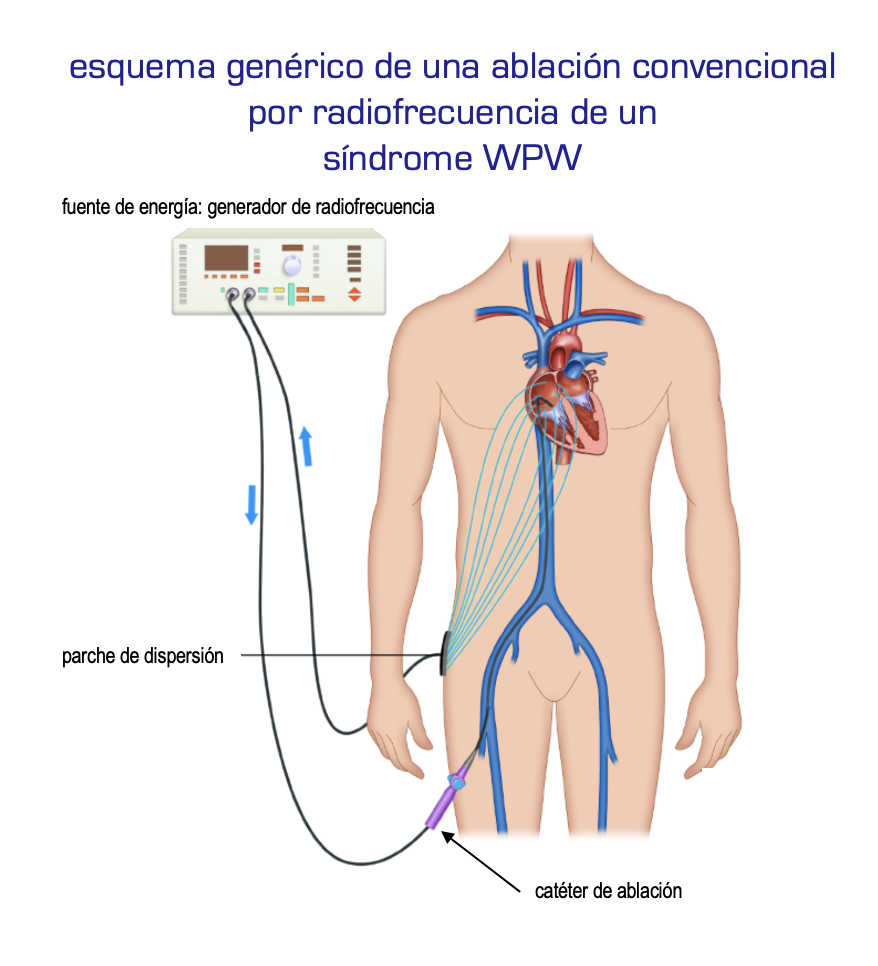
El procedimiento se realiza en un quirófano especial (Sala de Electrofisiología) y utilizando anestesia local. Avanzamos los catéteres de forma convencional. Habitualmente desde acceso braquial venoso (brazo derecho) se avanza un catéter con diez diminutos electrodos hasta el seno coronario para que nos proporcione información de la posible existencia de vías accesorias en su recorrido, es decir en la cara posterior y lateral izquierda del corazón. Con distintas maniobras de estimulación eléctrica se intentará inducir la taquicardia y una vez definida ésta la intervención continuará con la fase terapéutica: la ablación propiamente dicha. Para ello, se introduce el catéter de ablación (por vena o arteria femoral según el mecanismo de la arritmia y su localización). El catéter de ablación se ha de manipular hasta colocarlo en el preciso lugar de origen de la taquicardia. Una vez precisado el origen y localización de la vía accesoria se realiza un pulso de energía (radiofrecuencia) que produce una diminuta cauterización en el punto de interés, de unos 5 mm de diámetro por calentamiento de la punta del catéter para eliminar el circuito de la taquicardia.
Las vías accesorias auriculo-ventriculares (WPW) pueden localizarse en cualquier punto de los anillos valvulares que separan dichas cámaras. El acceso vascular del catéter de ablación dependerá del punto donde se haya localizado la vía accesoria. Las del anillo valvular derecho (tricúspide) y estructuras adyacentes se ablacionan desde acceso venoso femoral. Las del anillo izquierdo (mitral) a través de un acceso arterial femoral (aórtico retrógrado) o alternativamente desde acceso venoso y punción transeptal para alcanzar la aurícula izquierda y anillo valvular mitral.
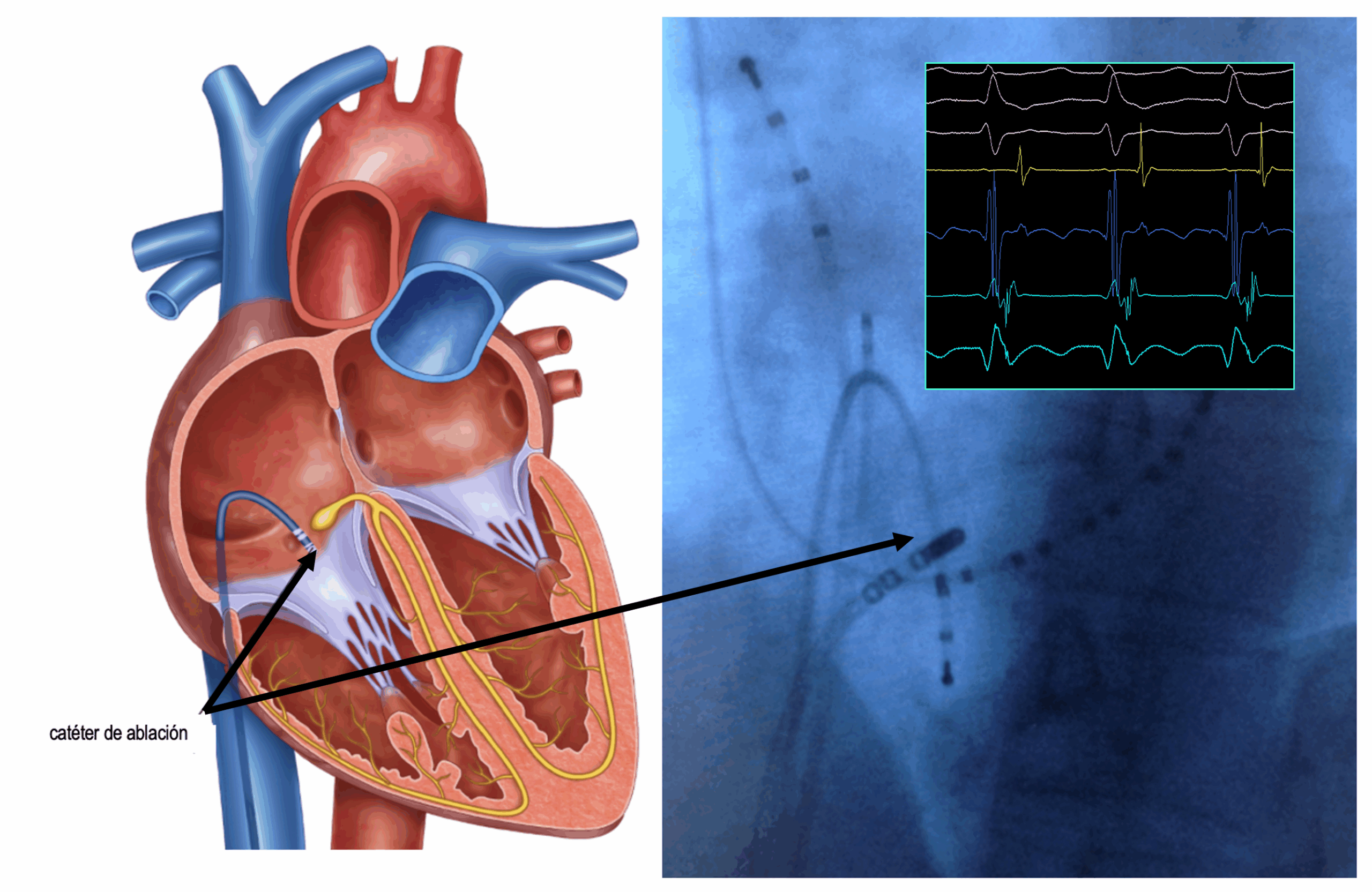
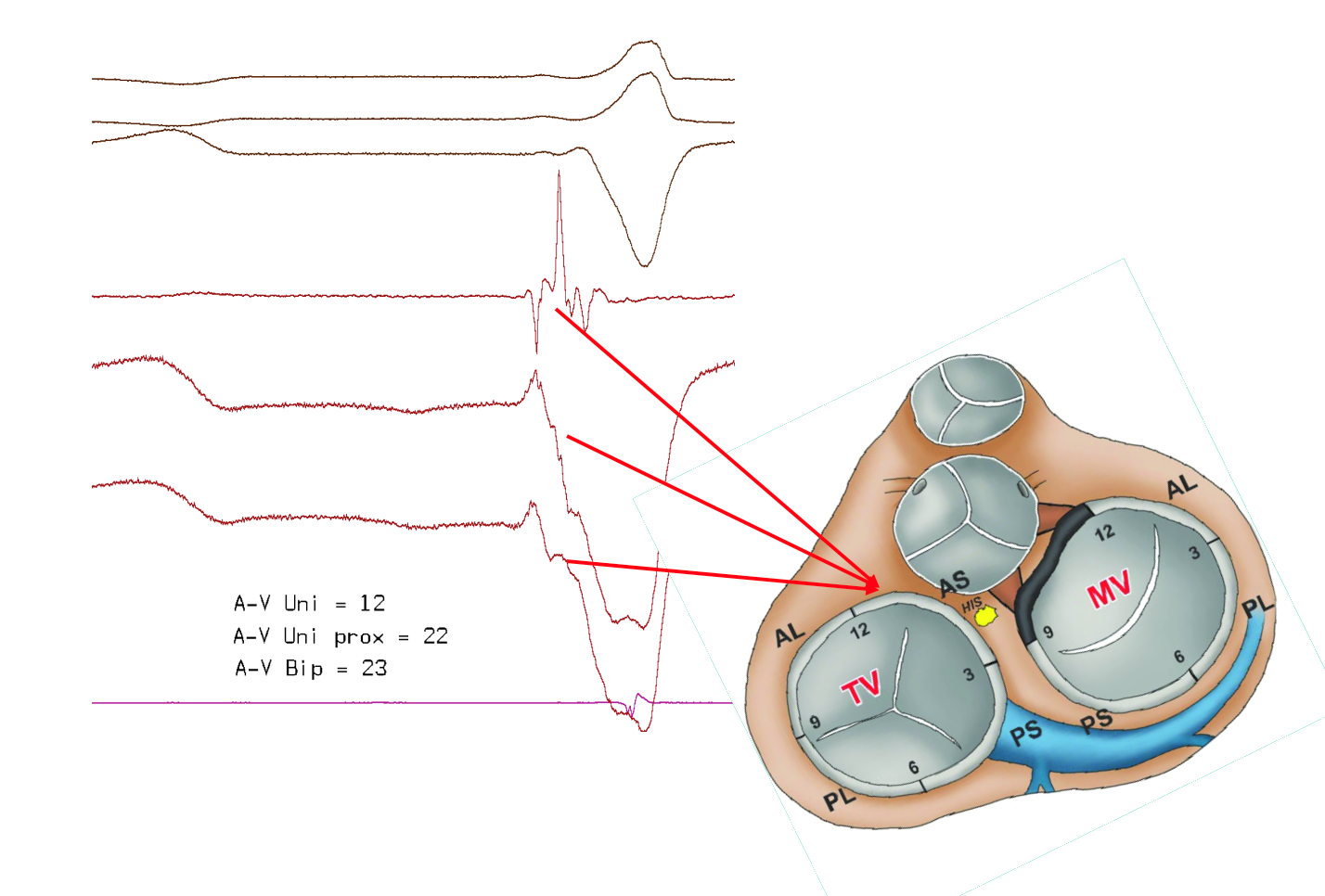
Posteriormente, se espera unos minutos para descartar que el efecto logrado sea transitorio. La duración total de la intervención es muy variable, en dependencia de la complejidad de la arritmia(s), pero habitualmente oscila entre 2-3 horas. El alta se produce, típicamente, en menos de 24h.
Comentario general del procedimiento: riesgos y expectativas
La ablación con radiofrecuencia -u otras formas alternativas de energía- son técnicas muy seguras. No obstante, como en cualquier procedimiento en el que deban ser manipulados catéteres dentro del corazón, existe un riesgo potencial (aunque rarísimo) de graves complicaciones como perforación cardíaca, bloqueos, embolias, o parada cardíaca.
El equipo encargado de realizar el procedimiento posee amplia experiencia en la técnica y está preparado para tratar las posibles situaciones inesperadas. Estaremos encantados de particularizar su caso respecto a cuantificación de posibles resultados e incidencias.
El sistema Rhythmia permite caracterizar el circuito y definir la línea anatómica de lesiones que debemos crear para interrumpir el flutter e impedir su recurrencia. El tipo de catéter de ablación a utilizar dependerá de diversas características anatómicas y funcionales.
El navegador permite definir el punto por donde sigue permeable eléctricamente el istmo (gap) tras haber realizado la línea de ablación. Tras dos aplicaciones adicionales en dicho punto la ablación del istmo queda completada.
Terminada la ablación se retiran catéteres e introductores y se aplica compresión manual durante unos minutos para lograr hemostasia en el punto del acceso vascular en ingle. Se aplica un vendaje en la zona y el paciente pasa a la habitación para permanecer en reposo unas horas.

